![]()
![]() うつ病の再燃と再発-予防法の実際-
うつ病の再燃と再発-予防法の実際-
These ME, Sullivan LR: Relapse and Recurrence of Depression. A pratical approach for prevention. CNS Drugs 4: 261-277 (1995)
翻訳 貝谷久宣
大感情病は再発し慢性化傾向が強いという認識が高まっている。エピソ-ドを繰り返すたびに慢性化し自殺、社会心理的障害の危険性が大きくなる。そのため、多くの患者に対し長期予防的な治療が必要となる。本稿はうつ病の長期予防的治療戦略に関する事柄についてレビュ-する。
![]() うつ病の自然経過
うつ病の自然経過
近年の傾向として発症年齢の若年化が目立つ。ひとたび発症すると少なくともその50%は再発する。一般人口におけるうつ病の生涯発症率は約5%であるから、一度うつ病をやった人は一般人口に比し10倍以上の確率でうつ病になり易い。この慢性化傾向は小うつ病(気分変調性障害)においても同じことがいえる。
急性大うつ病エピソ-ドは1年以上持続することはなく、その80~90%は特別な治療をしなくとも2年以内に寛解する。といっても、大うつ病エピソ-ドは家庭内および職業上重大な障害を引き起こす。
初発時はストレス誘発が多いが、ストレスが大きい人に慢性化傾向が強いという事実はない。すなわち、うつ病の病因には次のような生物学的因子が重要である:感情障害またはアルコ-ル症の家族歴、不適応を招くような認知様式や人間関係、慢性的な疾患、幼少時期の心的外傷、乱用歴
再発傾向の強い症例ではストレスとの関係は少なく、青天の霹靂のごとく再発してくる。大うつ病発症前に気分変調性障害のあった人ではそうでない人より再発の危険性は大きい。
数週間または数カ月に亘りじわじわと発症してくるタイプがある。不安、易刺激性、快楽追求能力低下、集中力減退が前駆する。もっと遷延する症例では、社会心理的および人間関係的障害が症状によるものか病気の結果によるのか鑑別が困難な場合がある。
![]() 単極性うつ病の治療段階
単極性うつ病の治療段階
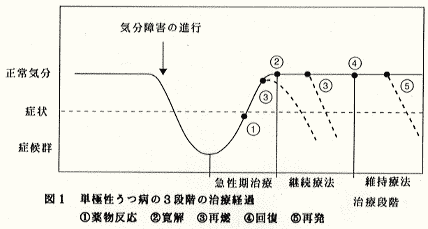
うつ病の経過をきちんと概念化すると長期治療を整然と計画することができる。フランクの5Rs反応が分かりやすい(図1)。
図1:単極性うつ病の3治療段階(急性治療期、継続治療期、維持治療期)と経過一覧図;① 治療反応 ② 寛解 ③ 再燃 ④ 回復 ⑤ 再発
 |
![]() 1.急性治療
1.急性治療
現在、多くの精神科医は薬物療法と精神療法の両方の治療法を採用しているが、患者にあった治療法を選択するのがよい。
抗うつ薬療法開始後3~6週間で症状が40~60%に減少する。これがうつ病患者のはじめの治療目標となる治療反応である。時間を制限した特別な精神療法(ベックの認知療法やクラ-マンらによる人間関係精神療法)により3環系抗うつ薬(TCA)と同等の効果を得るには12~16週間かかる。適当な期間治療しても反応がないときには治療法を替える。
![]() 2.継続治療
2.継続治療
強力な治療時期が終わり治療反応が十分得られると、継続療法期に入ります。この時期の服薬量は変化せず、通院回数も減ってきます。この時期の治療目標は(1)再燃の予防(2)寛解への変換です。
寛解とは病前の機能レベルに達することである。4~6カ月間寛解状態を続けた患者はこのうつ病から回復したといいます。継続療法を受けない患者の再燃率は初回のエピソ-ドであっても再発性うつ病と同じくらい高い頻度です。
再燃は治療開始から継続療法が終了するまでの間にうつ病症状が症候レベルまで増加した状態です。
薬物療法の経験的研究レビュ-によれば、再燃は治療反応が最高レベルに達した後の4カ月間に断薬した場合特にその頻度が高く40~60%に達する。一方、継続療法期の再燃率は10~20%である。ピッツバ-グ大学の研究では、IPTと薬物療法を併用し、4ヶ月の観察では再燃率は5%であった。継続薬物療法ではノンコンプライエンスの問題がある。この原因として副作用がある。SSRI,SERGALINE, FLUOXETINE, CITAPRAM, PAROXETINE は副作用のコントロ-ル研究ではO.K.
早期断薬やノンコンプライエンス以外の再発の危険因子
・そのエピソ-ドの重症度 ・残遺症状の持続 ・人格障害 ・老齢 ・社会適応の悪さ ・社会的援助が低い ・ストレス
継続療法で完全な寛解に達しないのはハイリスク群・短期精神療法中断後の再燃もある。CBT治療を受けたヒトの1年間の再発率は31%、治療中断前8W以上寛解していた群では10%再燃。認知療法は薬物治療と比べて予防効果が強い。精神療法の効果を検討した研究では数少ない患者のみが再発を免れている。多くの患者は長期間の精神療法を必要とする。
普通継続治療は回復状態になったときに終了。回復状態とは正常気分が4~6ヶ月間続いた状態である。回復とは寛解とは質的に異なった状態である。この状態になると生物学的指標は動かない。再発または新しいエピソ-ドの再来は別の新しい感情障害が発症したものと考えられる。しかし、回復患者は断薬すると10から15%は8W以内に再発する。時間だけで回復の定義をするのは不十分である。
抗コリン剤-トリプタ、ルジオ、アナフラ、を余りにも急速にやめてしまうと、その禁断症状か再燃症状か区別のつかなくなることがある。これらの抗うつ薬を週に25%以上減らしていくことは好ましくない。抗うつ薬の禁断症状は有効量だった量の抗うつ薬を再投与することにより速やかに消失する。SSRIや他の抗うつ薬に同じ様な戦略を必要とするかどうかは不明である。Fluoxetineは半減期が永いのでこのように少しずつ断薬する必要はない。
![]() 3.維持療法
3.維持療法
再燃の危険性の高い患者に対し継続治療後に考慮されるのが維持療法である。対象患者は再発エピソ-ドの病歴を持つ人です。今回のエピソ-ドの2-3年前に1回以上のエピソ-ドを持っている人が特に対象になります。そのほかとして、早期発症(23歳前)と老齢発症(65歳後)のうつ病、慢性化、性(女性の方が再発し易い)、今回のエピソ-ドの重症度、季節性、家族歴です。維持療法の必要性は再発性の高い患者研究により説明されます。断薬3年以内に85%が再発、逆に維持療法を受けている人は80%は再発無し。
他の研究でも同じ傾向の結果が示されていますが、プラセボとの差は大きくない。前述したように投与量を多くすれば再発率は低下する。
![]() 維持療法の実際(MT)
維持療法の実際(MT)
維持療法をするかどうかはベネフィット/コスト・副作用のバランスを慎重に考える必要がある。これは医師・患者間の重要な協同作業です。この作業は年に1~2回繰り返すべきである。家族の理解も非常に重要である。
![]() 1.薬物選択
1.薬物選択
急性期及び継続療法で使用された薬を使う。はじめは1ヶ月1回としその後は2から数カ月に1回にする。
![]() 1-1.TCAとリチウム
1-1.TCAとリチウム
プラセボと比べ18~36ヶ月フォローすると2~3倍の効果がある。
欧州の研究ではリチウムは再発・再燃予防効果があるとするのが多い。しかし、アメリカの研究では、リチウムとトフラの予防効果を比較するとリチウムは多少良いだけでトフラがずっと良い。UKの研究では、リチウムとトリプタの併用はトリプタだけと変わらず。それ故、リチウムをべ-スとして使用するのはよいとはいえない。TCAが勝る。他方、両極性障害ではリチウムがよい。単極性でもTCAに反応せずリチウムに反応した患者はリチウムに予防効果がある。抗うつ剤抵抗性の患者でも同じことがいえる。
以上のような文献的事実より、単極性再発性うつ病の予防はTCAが推奨される。この結論はTCAがSSRIやMAOIより長期間より頻回に使用されてきたからであろう。
![]() 1-2.選択的セロトニン再吸収阻害剤(SSRIs)
1-2.選択的セロトニン再吸収阻害剤(SSRIs)
現在のところ短期間の維持療法研究しかない。
フルオキセチン:1年間の維持療法でプラセボの再発率57%に対し26%
セルトラリン、パロキセチン:3、6ヶ月ではプラセボより有効
![]() 1-3.モノアミン酸化酵素阻害剤(MAOI)
1-3.モノアミン酸化酵素阻害剤(MAOI)
本邦では殆ど使用されないので省略
![]() 2.服用量
2.服用量
多くの臨床家は長期治療すなわち維持療法では急性期治療量の約半分にしている。最近の研究では十分な服薬量の方が再発率は低い。トフラ137mg:216mg、ルジオ37.4mg:75mgでは有意に前者の再発率が低かった。
前方視的研究でも、トフラ200mg:100mg で3年間観察するとその再発率は30%:70%で高用量の方が再発率が有意に低かった。
![]() 3.副作用
3.副作用
用量依存的に副作用が出易いので維持療法では低用量にする臨床家が多いと考えられる。
三、四環系抗うつ薬の長期治療に際しては、体重増加、虫歯、過鎮静、便秘、性的能力低下がみられる。MAOI維持療法でも、体重増加、浮腫、不眠、性的能力低下が訴えられる。TCAよりMAOI維持療法の方が脱落例が多い。リチウム長期治療では、体重増加、ニキビ、下痢、多尿、振戦、甲状腺機能低下がよく知られている。恐ろしいのは腎間質線維症である。これらの副作用により、服薬不遵守、用量減少、早期断薬が生じる。それ故、代わりとなるよい維持療法が必要とされる。
SSRIは耐薬性がよい。ただ一つの問題である性的能力低下に対しては用量減少や付加薬により対応できる。
うつ病に有効な新しい世代の薬-トラゾドン、マプロチリン、アモキサピン、ネファゾドン、ブプリオン、ベンラファキシン、が登場してきている。マプロチリンやアモキサピンは長期投与に際する副作用の点では従来の薬物より優れていることはない。ブプリオンやベンラファックスがSSRIと同じように過剰服用しても比較的安全であることを除けば、一般に第二世代の薬が従来の薬に勝る点はない。
![]() 4.治療期間
4.治療期間
薬物療法をいつまで続けるかという問に対する単純な答はない。継続療法はある一定の短期間すべての患者に続けるが、維持療法は種々様々である。その方が有用であると考えられる期間続けるといえるのみである。2年または3年以上に和たる維持療法についての経験的なデ-タ-は殆どない。
TCA,MAOIまたはリチウムを何千人という患者が、抗精神病薬でみられる遅発性ジスキネジアといったような取り立てた副作用なしで10年も20年も服用しています。Belsherらによる異種研究間分析によれば、完全に回復して2年間過ぎると再発の危険性はたいへん小さくなる。このように時間とともにリスク・ベネフィット天秤は時間とともにシフトする。
ピッツバ-グ大の少数例の研究では、3年間再発していない単極性うつ病20例をトフラで維持療法。更に2年間トフラまたはプラシボで経過を見た。再発率は9%:67%。3年間の維持療法後でも再発はある。
![]() 5.維持療法中の精神療法
5.維持療法中の精神療法
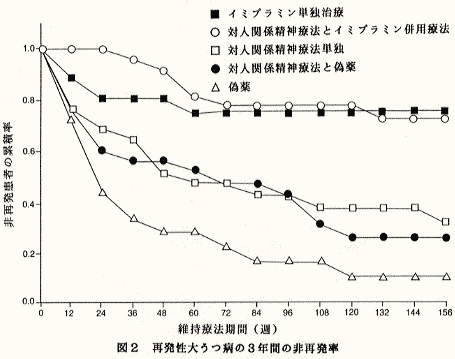
感情障害の急性期治療に薬物療法に精神療法を併用することの意義については多くの経験的な実績はない。維持療法に関してもこの併用療法が絶対によいと強く支持する事実はない。精神療法だけで維持療法を進めていくことを強く支持する事実もない。人間関係精神療法(Interpersonal Psychotherapy)の継続療法と維持療法における効果をみた研究が2つある。トリプタ療法でよくなった150名の女性患者を4組に分けた。IPTと薬物療法を受けた組は再発がなかった。IPTだけの組はプラシボ群と変わりなかった。IPTを受け再発していない婦人患者の人間関係は改善していた。別の研究では、週1回から始め月1回のIPTをした群はプラシボ群よりも再発率が少なかった。トフラ治療とIPT併用群はトフラ治療単独群と変わりはなかった。IPTが再発を予防できるかどうか治療関係の質によると考えられる。治療の質が評価尺度で平均より高い群は低い群より再発率が低かった。治療関係のよいIPT群は3年目でもイミプラミン群と再発率は変わらなかった。他方、人間関係の悪いIPT群はプラシボ群と変わりがなかった。IPTが再発予防効果があるかないかは治療の誠実度に依存している。現在,IPTが月1回か2回かまたは毎週かいちばんよい頻度について研究されている。
認知行動療法(CBT)の長期効果についての研究結果は出ていない。CBTを受けた患者は6ヶ月から2年の間の再発率は短期間のTCA治療を受けただけの患者に比べ低い。薬物療法終了後にうつ病残遺症状がある患者にCBTをすると再発率は20%低下した。
 |
![]() 特別な状況における再発と再燃
特別な状況における再発と再燃
![]() 1.維持療法中の再発うつ病
1.維持療法中の再発うつ病
コントロ-ル研究や自然経過研究によれば、再発性単極性うつ病は抗うつ薬の維持療法をしていても20~70%は結局再発する。再発の主な原因は服薬不遵守と抗うつ薬の血液中濃度の用量不足である。出来れば抗うつ薬の血液中濃度を測定することが再発のきっかけを見つける第1ステップであろう。血液中濃度の測定が確立していない新薬では多めに投与するのがよいであろう。フルオキセチン療法中でも再発した患者で用量増加により再発が阻止されることを示す研究がある。
用量を増加しても服薬不遵守には対策がない。この場合、主治医が薬を増やしたことを患者に告げなければ患者が服薬を再び遵守し始めると副作用が生じてしまう。理由のはっきりしない血液中濃度の低下は服薬遵守の問題があると考え、即座に治療教育が必要となる。患者に服薬の有無を直接聞く必要がある。
症状悪化には心理社会的因子の関与も考えなくてはならない。それにより治療プランの変更が必要なことがある。分裂病では批評やEEの増加が再発の因子となる。配偶者や患者・家族の教育も薬物療法とともになされる必要がある。長期の薬物療法中に生じるストレスによる服薬不遵守も強力精神療法の対象となる。
抗うつ薬とともに服用される他の薬剤の影響も見逃してはならない。薬物総互作用により抗うつ薬の血液中濃度が変化する。有効血液濃度枠を持ったノルトレンといったような薬物ではこのことは特に重要である。ニコチンによる肝臓の酵素誘導により喫煙者では非喫煙者に比べTCAの代謝が早いので、タバコを急にやめるとTCAの血液中濃度が上昇する。TCAはフルオキセチン、フェノチアジン、シメチジンと併用すると血液中濃度が上昇する。
うつ病の再発は抗うつ薬の治療効果に対する神経生理学的耐性と関係している。患者が薬物療法に第1に反応したということを確実に知ることが出来ないので、治療効果がない状態で耐性を吟味することは出来ない。例えば、見かけ上は本当の薬による効果でも実は自然寛解、季節的な変動、プラシボ効果、偶然に起きた環境変化ということも有り得る。プラシボ反応が40%に達したという研究もある。再燃や再発が薬の失敗によると思われていてもかなりのものは他の原因によるだろう。
服薬量を増加する代わりに、リチウムを使ったり他の抗うつ剤に切り替える精神科医もいる。残念なことにこのような際の経験的なデ-タ-はない。私たちの臨床経験では、真の再発か薬の効果の一時的な低下かを見きわめるために薬物の変更は1ー2週間見合わせた方がよい。いずれにしろ、服薬遵守が行われている患者が再発した場合は、詳しくフオロ-し、意気阻喪や自殺念慮があるかどうか確かめる必要がある。TCAやMAOIを大量に処方すると自殺の道具として使われる恐れが出てくる。
![]() 2.精神病性うつ病
2.精神病性うつ病
薬物療法に反応する多くの精神病性うつ病は抗うつ薬と抗精神病薬が同時に処方されている。しかし、精神病性うつ病に対する継続療法なり維持療法についての経験的なデ-タ-は乏しい。抗精神病薬をやめると再発をする患者もあるが、しかし大部分の医師はできるだけ早急に抗精神病薬はやめようとする。これは遅発性ジスキネジアがあるからです。遅発性ジスキネジアのおそれが比較的少ない新しい抗精神病薬はクロザピン、リスペリドンがあり、長期服薬に適している。
より確実なデ-タ-が利用できるようになるまで、精神病性のうつ病は図3のごとくフロ-チャ-トに従うとよい。これは非精神病性重症うつ病のものから推定されたものである。
![]() 3.ESごの再燃や再発
3.ESごの再燃や再発
ESによりうまく治療された例では再燃の危険性が強い。それは再発し易いうつ病、すなわち、精神病性うつ病、老人うつ病、治療抵抗性うつ病、がESの対象となるからである。
ESご大部分の患者は薬物による継続または維持療法を受ける。しかし近年の事実は必ずしもこの戦略を絶対的なものとはしない。TCAに抵抗し、ESで治ったうつ病は以前服用して効かなかった薬を飲んでも再発の予防にはならない。このような患者には新しいタイプの抗うつ薬を処方する必要がある。
ES後に抗うつ薬とリチウムの併用が行われることがある。リチウム併用するかしないかを問わず、MAOIやそのほかの新しい抗うつ薬を好む人もいる。再燃し易い患者では、1週間か2週間に1度のESによる維持療法が推奨される。TCAがフア-ストチョイスではなくなった昨今、皮肉にもSSRIに反応しなくESが行われその後療法としてTCAが使われることがある。
![]() うつ病傾病性の精神生物学
うつ病傾病性の精神生物学
うつ病の再燃や再発を繰り返す患者は生来的に不安定な生物-心理-社会的環境(体質)を持っていると考えられる。第3章で再発性感情障害は高血圧と比較されて示されたが、うつ病への弱さを支えるということと関係する問題点は長管骨の骨折が融合しないという意味として理解され得る。なかなか治らない骨の外則を補強するために添木やギブスが付けられるのと同じように、うつ病では長期間の薬物療法が持続的に調子が狂ってしまっている体質を安定化するために必要とされる。再発性うつ病は初発うつ病と比べて明らかに客観的な生物学的な機能障害を示す。すなわち、血液中コルチゾ-ル高値や相性REM睡眠の増加である。これに関連し、効果のある抗うつ薬療法は、ノルアドレナリン神経伝達を是正し、あ大脳代謝の変化を元に戻し、異常な睡眠脳波パタ-ンをなおし、視床下部-下垂体-副腎軸機能の亢進を低下させる。うつ状態の根底にある異常な生物学的機能を調べることにより長期の薬物療法を必要とする患者を区別することが出来る。持続する神経生物学的は、持続的な抗うつ薬療法にもかかわらず、高いレベルの傾病性を暴く。
![]() 結語
結語
大部分のうつ病は再発性である。エピソ-ドが生じるたびに次のエピソ-ドをおこし慢性化の危険性が高まる。その様な病的状態を予防する最もよい方法は再発予防である。
抗うつ薬に反応したすべての患者は少なくとも6ヶ月間は継続療法をする必要がある。さらに、抗うつ薬に反応した患者は完全な寛解に達するまで継続療法の服薬量から減薬されるべきではない。維持療法の経過は種々様々であり、再発性の患者には必須である。薬物の代わりに精神療法を受けた場合も維持療法の必要性は同じである。
SSRIは長期の予防治療に有効である。SSRIに反応しない患者ではTCA、MAOI、リーマスなどで補完的治療を行う。
精神療法の維持療法モデルは長期の薬物療法を好まない患者や不可能な患者に考慮されるべきである。しかし、研究によればこの効果は薬物と比べるとそれほど強力ではない。




